Medicamentos actuales y emergentes
“Existen muchas opciones terapéuticas disponibles, pero sigue siendo un desafío hacer coincidir
el medicamento correcto con el paciente correcto”
Recuerdo en mi memoria … es junio de 2016, y acabo de asistir a la conferencia de la Sociedad Americana de Oncología Clínica (ASCO) en Chicago. Aunque esta no fue mi primera conferencia ASCO, algunas cosas fueron diferente esta vez. Primero, hubo un aumento significativo en carteles y presentaciones sobre inmunoterapia. En conferencias anteriores, este tema estuvo representado por aproximadamente el 20% de los carteles y presentaciones; ahora estaba más cerca del 70 u 80%, pero nada específicamente para GIST.
Esto nos llevó a otra cosa (o a la falta de esa “cosa”). No solo no se promocionaban nuevos medicamentos para GIST, sino que no parecía haber ninguno en el horizonte. Peor aún, cuando hablé con investigadores y clínicos sobre esto, descubrí que no había mucho interés en la investigación dedicada a GIST ya que ya había muchas terapias disponibles. También parecía haber una actitud de que otras enfermedades más sensibles a la inmunoterapia estaban “más calientes”.
Esto fue preocupante. Si bien tuvimos la suerte de tener tres terapias aprobadas para GIST (Gleevec, Sutent, Stivarga), era bien sabido que no funcionaban para todos los pacientes. Además, cabe destacar que estos medicamentos se desarrollaron originalmente para otra enfermedad sin tener los GIST en mente, y que GIST había “ido de la mano”.
El futuro de los nuevos tratamientos para GIST parecía sombrío.
Sin embargo, aquí está esa “cosa” sobre el futuro. El futuro es difícil de predecir, porque puede (y a menudo lo hace) cambiar.
Afortunadamente para los pacientes con GIST, eso es exactamente lo que sucedió, y en el último par de años hemos visto una gran cantidad de medicamentos recientemente aprobados. Donde antes había tres dirigidos generalmente a pacientes con GIST, ahora hay seis, muchos dirigidos a
subtipos específicos que antes no tenían nada, con un séptimo en camino. Quizás aún más emocionante: algunos de estos medicamentos se desarrollaron “desde cero” específicamente para GIST. Además, al contrario de lo que temíamos, está ocurriendo una nueva investigación en GIST, y puede haber aún más terapias a la vuelta de la esquina.
La primera ola – Gleevec (imatinib), Sutent (sunitinib) y Stivarga (regorafenib)
La historia de GIST podría dividirse en dos fases. Antes de Gleevec (imatinib) y después de Gleevec (imatinib).
No se puede exagerar el impacto de Gleevec (imatinib) en los pacientes con GIST, y uno puede argumentar que tuvo un el impacto profundo en el mundo general del cáncer, ya que marcó el comienzo de la era de la terapia dirigida.
Sin embargo, lo que muchos pueden no saber es que Gleevec (Imatinib) no se desarrolló originalmente para el GIST, sino para la Leucemia Mieloide Crónica (LMC).
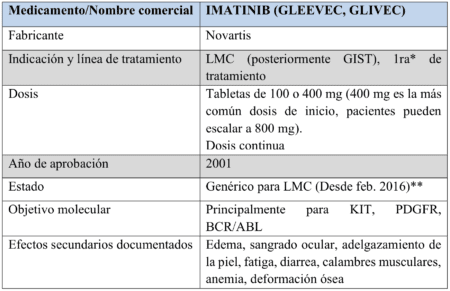
* 1ra, 2da, 3ra o 4ta línea se refiere a la secuencia en la que se dan los tratamientos
** Tenga en cuenta que Gleevec para LMC estuvo disponible como genérico en 2016 en los EE. UU., sin embargo, la patente para Gleevec para GIST expira en 2020. Pacientes en los EE. UU. se les prescribe el medicamento genérico cuando su médico / situación de salud lo indiquen. A nivel mundial, las patentes varían según el país y su situación individual puede ser diferente.
Como se mencionó anteriormente, Gleevec (imatinib) fue aprobado primero para otra enfermedad (LMC). Sutent (sunitinib) fue aprobado para CCR (carcinoma de células renales) y GIST el mismo día. Stivarga, como Gleevec, primero fue aprobado para otra enfermedad (cáncer colorrectal). Todos estos medicamentos apuntaban hacia un amplio conjunto de objetivos moleculares en lugar de un objetivo específico.
El impacto de Gleevec (imatinib) es realmente notable. Mientras que los números altos para la mediana de supervivencia libre de progresión (SLP) informados en el ensayo y posteriormente son bastante impresionantes (24 meses en el ensayo, y los números posteriores tienden a ser mucho más altos). Aunque no es la norma, lo que es aún más impresionante es la durabilidad de las respuestas. En nuestro Registro de pacientes de Life Raft Group (LRG) hemos rastreado a un puñado de pacientes que han seguido respondiendo durante veinte años o más.
Solo hay que mirar las noticias incluso hoy en día, donde los medicamentos oncológicos que informan un número medio de supervivencia libre de progresión (SLP) de 6 meses o menos son elogiados como “avances” para ver lo verdaderamente sorprendente que es eso.
Gleevec cambió la situación, pero no todos los pacientes respondieron a esta terapia. Para los pacientes cuyos tumores progresaron mientras tomaban Gleevec, se necesitaba otra opción.
Esa opción estuvo disponible en 2006, cuando se aprobó Sutent (Sunitinib).
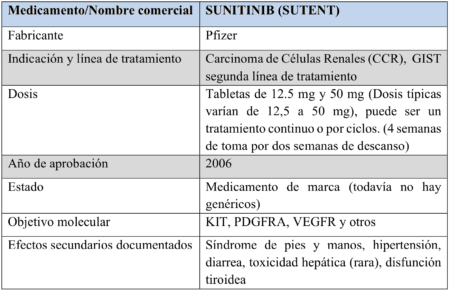
Mientras que algunos de los objetivos moleculares de Sutent eran comunes a los objetivos de Gleevec (KIT, PDGFRA), otros no lo eran (VEGFR). Además, algunos pacientes con submutaciones particulares (es decir, KIT exón 9 en comparación con KIT exón 11) parecían obtener mejores resultados con un medicamento que con el otro.
Si bien los números medios de supervivencia libre de progresión (SLP) no fueron tan altos como los observados con Gleevec (recordando, por supuesto, que estos pacientes eran principalmente de segunda línea, por lo que la comparación no era realmente manzanas con manzanas), era mejor tener una segunda opción cuando fallaba Gleevec que no tener nada en absoluto.
Por lo tanto, había espacio para otra arma en el arsenal, y eso vino unos años más tarde en forma de Stivarga (regorafenib)
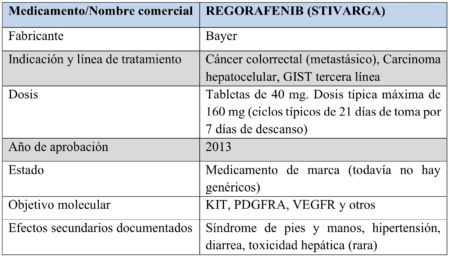
Como se muestra en la tabla anterior, Stivarga alcanzó muchos de los mismos objetivos que Sutent, pero nuevamente, en algunos casos, los pacientes responderían a un medicamento, pero no al otro. Esto a menudo se debió nuevamente a una submutación específica. Sin embargo, el problema era que, en muchos casos, a los pacientes con GIST nunca se les realizaron pruebas mutacionales en primer lugar, lo que significa que simplemente se movieron a través de cada una de las líneas aprobadas a medida que los tumores progresaban. Obviamente, esta no era la forma óptima de tratar a los pacientes, y esa situación tenía que cambiar.
Life Raft Group (LRG) continuó hablando con los médicos y los organismos de normalización, y poco a poco, las tasas de pruebas de mutación aumentaron, pero a un ritmo mucho más lento de lo que nadie quería. Afortunadamente, algunos cambios en los enfoques terapéuticos estaban en el horizonte que ayudarían a llevar a casa la necesidad de pruebas mutacionales – cambios que describiremos en la siguiente sección.
La próxima ola – Terapias hiper-dirigidas
Es importante tener en cuenta que muchos cánceres raros no tienen terapias disponibles. Para 2013, los pacientes con GIST tuvieron la suerte de tener tres para elegir, o al menos algunos pacientes con GIST la tuvieron. Si bien hubo información anecdótica de que algunos de los medicamentos aprobados funcionaron mejor para combinaciones específicas de mutación y exón, ninguno de
ellos fue aprobado para algo tan específico, sino que se basaron en indicaciones mucho más generales. Aquí están las indicaciones para GIST tomadas de la información de prescripción de cada uno de los tres medicamentos aprobados, mencionados anteriormente.
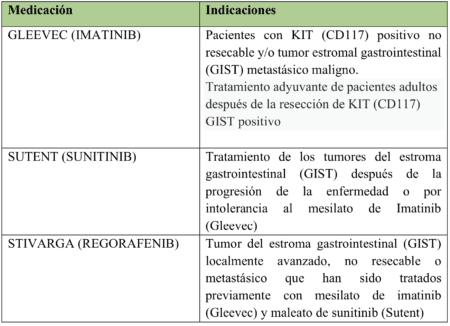
Como pueden ver, no hay combinaciones específicas de mutación/exón directamente mencionadas. Básicamente, solo identifican que el paciente debe tener GIST y luego especifican qué “línea” de medicación, es decir, cuándo secuenciarlos en función del fracaso de las terapias anteriores.
Afortunadamente, la siguiente ronda de medicamentos cambió ese enfoque. Todos apuntaron a subconjuntos más específicos: en algunos casos, mutaciones generales y combinaciones de exones, y en otros casos mutaciones / eventos genéticos muy específicos. Quizás lo más importante es que estas terapias requerían que los pacientes se sometieran a pruebas mutacionales específicas para asegurarse de que tenían estas mutaciones / eventos genéticos antes de recetarles el medicamento. El primero de estos nuevos medicamentos fue el larotrectinib, que cuando se aprobara se llamaría Vitrakvi.
Este fue un medicamento único en muchos aspectos: primero, no se aprobó para una enfermedad específica, sino para un objetivo particular – la fusión del gen NTRK.
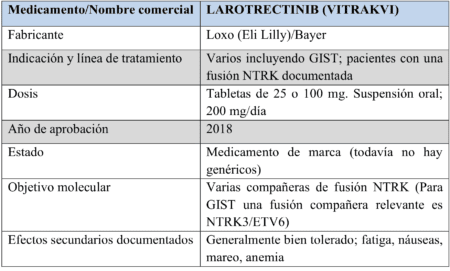
Las fusiones de genes ocurren cuando partes de dos genes se unen o se “fusionan”. Una analogía simple sería si usted y su amigo decidieran cambiarse de camisa. La camisa de “A” está con los pantalones de “B” y viceversa. Las fusiones de genes ocurren en varios tipos de cáncer, y Vitrakvi fue esencialmente aprobado para muchos de ellos simultáneamente, en cualquier lugar donde NTRK tenía un “compañero” de fusión (que es como se llama el otro gen que se fusiona con NTRK).
Las fusiones NTRK que existen en GIST son raras. La asociación de fusión más común es entre NTRK3 y ETV6.
Lo que también era único acerca de Vitrakvi era que requería que el paciente se sometiera a una prueba específica que verificara la presencia de una fusión NTRK antes de que pudiera prescribirse, lo que ayudó a marcar el comienzo de la era de medicamentos más específicos adaptados a la mutación única de un paciente.
Los pacientes en el ensayo tuvieron tasas de respuesta extremadamente altas durante períodos prolongados de tiempo.
Esto no es sorprendente teniendo en cuenta que el medicamento fue optimizado para la composición molecular específica del paciente. Este será un tema recurrente en las drogas por venir.
Poco después se aprobó un segundo fármaco para las fusiones de NTRK, que era algo similar a Vitrakvi llamado entrectinib.
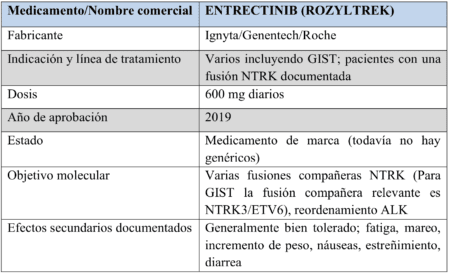
La mayor diferencia entre los dos medicamentos es que Rozyltrek tiene un beneficio adicional para los pacientes con cáncer de pulmón, pero en cuanto a GIST son bastante similares, con efectos secundarios que varían un poco en algunos casos.
Si bien los dos medicamentos NTRK fueron una adición bienvenida, y especialmente debido a su énfasis en la necesidad de pruebas mutacionales, NTRK es extremadamente raro, por lo que en realidad el panorama no había cambiado tanto para la mayoría de los pacientes con GIST.
Afortunadamente, un par de medicamentos estaban en el horizonte – uno ha sido aprobado y otro todavía está en ensayos, con expectativas de ser aprobado pronto. Estos medicamentos parecen haber alcanzado el “punto óptimo” de utilización de las pruebas mutacionales para apuntar a objetivos específicos que prevalecen en muchos pacientes y han sido diseñados desde el principio teniendo en mente a los pacientes con GIST.
Obtenga más información sobre las fusiones NTRK:
bit.ly/NTRKfusion
El primero de ellos es Ayvakit, aprobado el 9 de enero de 2020, conocido como avapritinib y BLU- 285 cuando estaba ensayo. Su aprobación inicial fue para pacientes con GIST metastásico con una mutación PDGFRA (que representa entre el 5 y el 8% de todos los pacientes con GIST), incluidos aquellos con la mutación D842V, una combinación que era resistente a todos los tratamientos aprobados previamente.
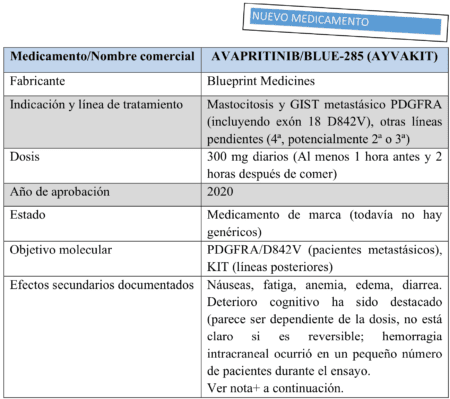
Ensayos clínicos están en curso para todo, desde la segunda hasta la cuarta línea, incluidos los pacientes con mutaciones KIT. Blueprint Medicines requirió que los pacientes se sometieran a pruebas mutacionales como parte de su protocolo de prueba, y ahora que está aprobado, también requerirán pruebas para recibir el medicamento aprobado. Debido a esto, nuevamente no es una
sorpresa que las tasas de respuesta observadas en el ensayo fueran significativamente más altas para algunos pacientes (específicamente D842V) de lo que estamos acostumbrados a ver. Para subrayar aún más la importancia de las pruebas mutacionales, Blueprint Medicines también ha creado una campaña a la que se puede acceder a través de la página: mutationmatters.com.
+ Nos hemos reunido con Blueprint Medicines para analizar estos efectos secundarios mientras navegan en su viaje GIST. Nuestra intención es mantener informados a los pacientes sobre todos los tratamientos nuevos.
Actualmente, estos son todos los medicamentos aprobados para GIST
Teniendo en cuenta que hace unos pocos años hubo preocupación de que no hubiera nuevas terapias disponibles, es una muy buena noticia. Además de estos medicamentos aprobados, hay otro medicamento actualmente en prueba que tiene el potencial de ayudar a muchos pacientes con GIST.
Al igual que Ayvakit, el ripretinib de Deciphera también es un medicamento dirigido, diseñado desde cero para GIST, que requiere una prueba de mutación para ser utilizado de manera efectiva. Lo que lo diferencia es que alcanza una variedad más amplia de objetivos, por lo que tiene el potencial de ser aún más beneficioso.
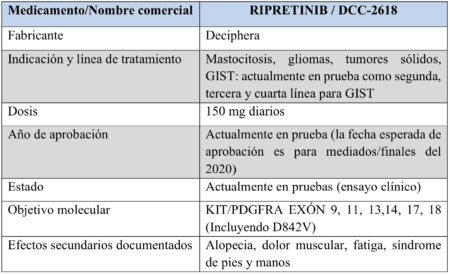
Como se ilustra arriba, ripretinib alcanza múltiples objetivos y generalmente es bien tolerado, por lo que tiene el potencial de ser un verdadero cambio de juego para los pacientes con GIST.
En resumen, el panorama para GIST ha cambiado mucho desde que dejé esa reunión de ASCO en 2016. Donde una vez habíamos tenido solo tres tratamientos disponibles dirigidos ampliamente a pacientes con GIST y no abordamos algunos subtipos, ahora tenemos seis, algunos de los cuales están diseñados para apuntar a subtipos específicos, con un séptimo que se lanzará pronto. El fundamento de las pruebas mutacionales también se ha vuelto mucho más claro, y las compañías farmacéuticas están comenzando a exigirlo como un precursor para recetar sus medicamentos (y en algunos casos ofrecen pagarlos si no están cubiertos por el seguro), un desarrollo del que todos podemos estar felices.
Estoy bastante seguro de que continuaremos viendo progreso para los pacientes con GIST en el futuro cercano y más allá. Aunque aceptamos el progreso realizado, reconocemos que todavía tenemos un largo camino por recorrer mientras todavía no hay tratamientos disponibles para subconjuntos más raros de GIST.
Traducido por Jairo Becerra, Fundación GIST Colombia


